Показания
Для выявления ранних форм заболеваний пародонтологическое обследование рекомендуется проходить ежегодно. Особенно это актуально для пациентов с высокой вероятностью развития пародонтологических проблем.
Факторы риска:
- курение;
- малоподвижный образ жизни;
- заболевания пищеварительного тракта;
- патологии эндокринной системы (сахарный диабет, ожирение и др.);
- иммунодефицитные состояния;
- нарушения кровообращения.
Внимание диабетикам! Для успешного лечения пародонтита необходима стабилизация гликозилированного гемоглобина на уровне не выше 7%.
Что входит в пародонтологическое обследование
Сбор анамнеза. Выслушивание жалоб, опрос на предмет рациона питания, образа жизни, наличия вредных привычек, приема медицинских препаратов, перенесенных заболеваний.
На заметку! Курение, сахарный диабет, ожирение, нервные стрессы составляют группу системных факторов развития пародонтита. В их отсутствие заболевание развивается значительно медленнее и редко достигает тяжелых форм.
Внешний осмотр челюстно-лицевой зоны. Проверяют наличие асимметрии челюстей, цвет кожных покровов, проводят пальпацию регионарных лимфоузлов (оценивают размер, консистенцию, болезненность).
Визуальный осмотр ротовой полости. Исследуют степень поражения мягких тканей и зубных рядов.
Для мягких тканей: оценивают глубину преддверия, оттенок слизистых оболочек, состояние уздечек, десневого желобка и межзубных сосочков. Для зубных рядов: проверяют прилегание зубов, состояние коронок, наличие кариеса и некариозных дефектов, возраст пломб и качество зубных протезов; отмечают наличие трем/диастем (щелей между зубами), травматических поражений.
Для ротовой полости в целом: отмечают наличие/отсутствие бактериального налета и зубного камня, цвет и обложенность поверхности языка, прикус.
Пальпация мягких тканей ротовой полости. Процедура позволяет определить состояние тканей пародонта: степень болезненности, консистенцию, наличие выделений из пародонтальных карманов:
- Здоровая десна: розовая слизистая поверхность плотной консистенции без кровоточивости, гноетечения, болезненных ощущений.
- Острое воспаление: отечные гиперемированные оболочки, выраженные боль и кровоточивость, наличие гноетечения.
- Хроническое воспаление: пастозность оболочек (бледность, снижение эластичности до тестообразного состояния), слабая боль и кровоточивость.
- Пародонтоз: уплотненная атрофичная десна без кровотечений.
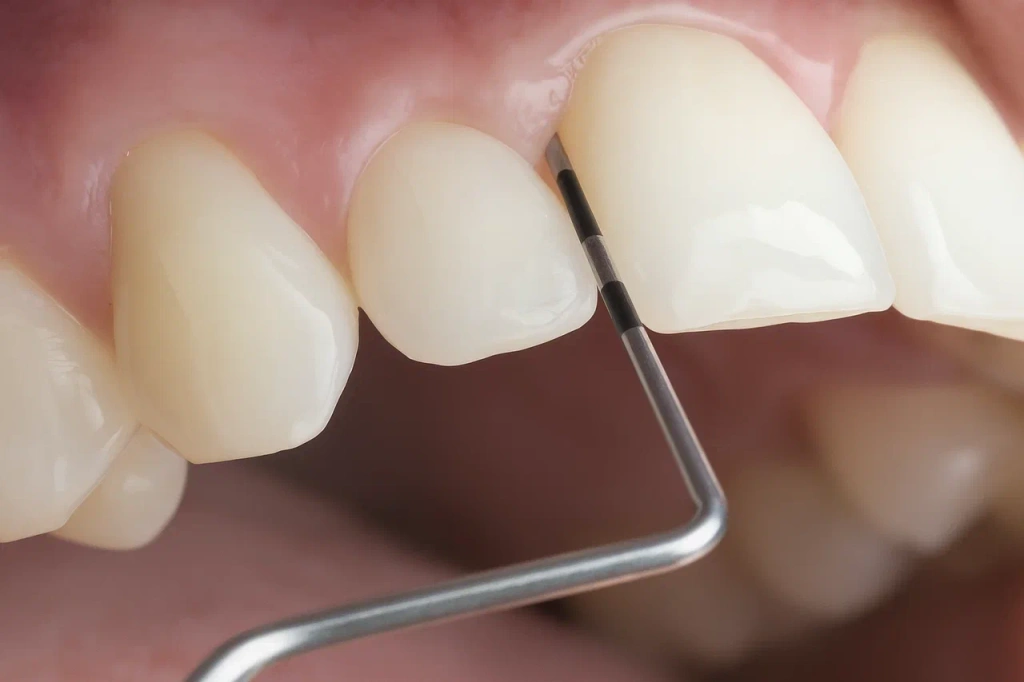
Установление глубины пародонтальных карманов и степени кровоточивости десен. Для этого по периметру каждого зуба специальным зондом делают замеры (в 6 точках). Результаты:
- 3-4 мм – легкая степень;
- 5-6 мм – средняя;
- 7 и более – тяжелая.
Определение рецессии десны (опущение уровня мягких тканей относительно зуба). Замеры снимают от границы цементно-эмалевого перехода до края десны. Различают:
- 1 степень – незначительное опущение десны в пределах свободного края (1-1,5 мм);
- 2 степень – рецессия с захватом прикрепленного участка десны, не доходя до боковой поверхности корня (легко устраняется хирургически);
- 3 степень – обнажение боковых поверхностей зуба (есть вероятность частичного или полного хирургического восстановления);
- 4 степень – полное оголение зубной поверхности с разрушение костной ткани (хирургическое лечение неэффективности).
При выраженной кератинизации (ороговении) десенной ткани, лечение рецессий не требуется (восстановление уровня десны проводится только по эстетическим показаниям). При диагностировании слизисто-десневых дефектов и пародонтальных карманов более 4 мм проводится хирургическое вмешательство для увеличения площади зубо-десневого контакта. Операция проходит на заключительных стадиях лечения пародонтита с использованием свободно-десенного или соединительнотканного трансплантата.
Определение подвижности зубов. Проводят с помощью пальцев или рукоятки зонда. Различают:
- 0 степень – уровень физиологической подвижности;
- 1 степень – незначительная подвижность (в пределах 1 мм) в направлении язык-щека;
- 2 степень – сильное расшатывание в горизонтальной плоскости;
- 3 степень – выраженная апикально-корневая подвижность (зуб можно приподнять из лунки вверх, потянув за коронку).
Подвижность зубов определяется объемом утраченной костной ткани и степенью воспаления. При успешном лечении воспалительного процесса степень подвижности может уменьшаться, вплоть до полного исчезновения.
Рентген-диагностика. Выполняют прицельные и панорамные снимки всей ротовой полости. Это позволяет определить наличие зубного камня, степень деградации костной ткани, а также ранние стадии кариеса визуально недоступных зон (межзубный кариес между молярами).
Как проходит обследование пародонта
Проведение обследования занимает около часа: 30-40 минут на обследование стоматологом и 15 минут на рентгенограмму ротовой полости. Последовательность действий:
- опрос пациента со сбором анамнеза;
- внешний осмотр челюстно-лицевой зоны с прилегающими лимфатическими узлами;
- визуальный осмотр ротовой полости;
- пальпация зубов и десневых тканей;
- перкуссия (простукивание) зубов для выявления изменений в пульпе и костной ткани;
- зондирование карманов для измерения их глубины и получения сведений о состоянии зубодесневого пространства;
- рентгенография.
Результатом пародонтологического обследования является пародонтальная карта. Документ в наглядной для пациента форме фиксирует состояние пародонта, зубов, пародонтальных карманов и дает возможность ознакомиться с состоянием своих зубов даже при отсутствии заметных симптомов заболевания.






